سرطان سینه و چیزهایی که باید بدانید
سرطان سینه، تومور بدخیمی است که از بافت های سینه شروع می شود و می تواند خانم ها و یا آقایان را نیز درگیر کند. معمولا سرطان سینه در مراحل اولیه با علامت و نشانه خاصی همراه نیست. اما خود فرد با لمس سینه، متوجه وجود توده خواهد شد. البته در بسیاری از موارد، این توده ها خوش خیم بوده و سرطانی نیستند. سرطان سینه معمولا با درد همراه نیست. به همین دلیل لازم است غربالگری های لازم برای تشخیص زودهنگام بیماری قبل از بروز مشکلات بیشتر انجام شود تا از طبعات بعدی جلوگیری کنید. اهمیت این مورد در کسانی که که در خانواده درجه یک آن ها سابقه این نوع بیماری وجود داشته، بیشتر است.
در این نوشتار قصد داریم به سوالات زیر پاسخ دهیم:
سرطان پستان چیست؟
چه عواملی باعث سرطان پستان می شود و آیا من در معرض خطر ابتلا به سرطان سینه هستم؟
چگونه می توانم از سرطان پستان جلوگیری کنم؟
چه آزمایشات غربالگری مورد نیاز است؟
علائم سرطان پستان چیست؟
سرطان پستان چگونه تشخیص داده می شود؟
درجه بندی سرطان پستان چگونه است؟
بنابراین به منظور افزایش آگاهی جامعه تا انتهای این مقاله با ما همراه باشید.
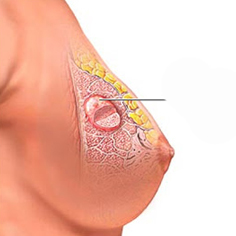
نشانه های ابتلا به سرطان سینه
در بسیاری از موارد، سرطان سینه قبل از ظاهر شدن علائم، تشخیص داده می شود؛ چه با یافتن هرگونه ناهنجاری در تست ماموگرافی و یا یافتن توده در سینه. تشکیل توده زیر بغل و یا بالای استخوان ترقوه که برطرف نشود، می تواند نشانهای از سرطان سینه باشد.
انواع سرطان سینه
سرطان سینه به انواع مختلفی تقسیم میشود که هر یک بر اساس محل شروع و نوع سلولهای درگیر طبقهبندی میشوند. برخی از انواع رایج سرطان سینه عبارتند از مواردی که در ادامه به آن می پردازیم:
سرطان داکتال درجا (DCIS): این نوع سرطان در مجاری شیری سینه شروع میشود و هنوز به بافتهای اطراف گسترش نیافته است. این نوع سرطان در مرحله بسیار اولیه قرار دارد و بهطور بالقوه قابل درمان است. این سرطان در صورت عدم درمان کم کم به بافت های مجاور گسترش می یابد و یکی از شایع ترین انواع سرطان پستان است که خود به انواع مختلفی تقسیم بندی می شود.
سرطان داکتال مهاجم (IDC): شایعترین نوع سرطان سینه است که از مجاری شیری شروع میشود و به بافتهای اطراف گسترش مییابد. این نوع سرطان ممکن است به سایر قسمتهای بدن نیز منتشر شود. معمولا برای انجام راهکارهای درمانی در این صورت از روش های جراحی استفاده می شود. انتخاب نوع جراحی نیز با توجه به وضعیت توده ممکن است برای هر فرد متفاوت باشد.
سرطان لوبولار درجا (LCIS): این نوع سرطان در لوبولها (غدد تولید شیر) شروع میشود، اما به بافتهای اطراف گسترش نمییابد. LCIS معمولاً به عنوان یک پیشسرطان شناخته میشود و خطر ابتلا به سرطان مهاجم را افزایش میدهد. بنابراین در بسیاری از افراد مبتلا به این بیماری، ممکن است درمان سرطان سینه پیشنهاد نشود.
سرطان لوبولار مهاجم (ILC): این نوع سرطان از لوبولها شروع میشود و به بافتهای اطراف و سایر قسمتهای بدن گسترش مییابد. این نوع سرطان میتواند در هر دو سینه ایجاد شود. از آنجایی که این سرطان متاستاز می شود، اقدامات درمانی لازم در اسرع وقت برای کنترل آن الزامی است.
سرطان التهابی سینه: نوع نادر و تهاجمی سرطان که باعث قرمزی و تورم سینه میشود و ممکن است به سرعت گسترش یابد.
سرطان پاژه سینه: نوع نادری از سرطان که در نوک سینه شروع میشود و به پوست اطراف آن گسترش مییابد. این نوع سرطان اغلب با سرطان داکتال مهاجم مرتبط است. اصلی ترین راهکار درمانی برای درمان این نوع، به کارگیری روش های جراحی است.
هر کدام از این انواع سرطانها ممکن است رفتار و پیشآگهی متفاوتی داشته باشند و درمان آنها به نوع سرطان، مرحله آن و عوامل دیگر بستگی دارد.
گرید های مختلف سرطان پستان
اندازه توده سرطان سینه یا توجه به گرید های مختلف سرطان و همچنین وضعیت هر فرد ممکن است متفاوت باشد. بنابراین در ادامه گریدهای مختلف سرطان پستان را که از 0 تا 4 طبقه بندی می شود، برایتان شرح می دهیم:
گرید 0: در این مرحله اولیه سرطان، سلول ها تقسیم شده و به تدریج رشد می کنند. در این مرحله، سرطان از مجاری پستان یا غدد پستانی منشأ می گیرد و متاستاز نشده است. خوشبختانه در صورت تشخیص و درمان در این مرحله از طریق تصویربرداری و سایر روش های تشخیصی، احتمال بهبودی بسیار بالا خواهد بود.
گرید 1: با آنکه سلول های سرطانی فعالیت سلول های سرطانی در این گرید بیشتر است، اما تشخیص سریع و دقیق به طور قابل توجهی موفقیت درمان را افزایش می دهد. این سیستم درجه بندی به دو سطح طبقه بندی می شود A : و B در سطح A، سلول های سرطانی بیشتر در بافت چربی پراکنده هستند. در حالی که در سطح B، تومور مشخص تر می شود. علاوه بر این، سطح B معمولاً حداقل تهاجم به بافتهای لنفاوی مجاور را نشان میدهد.
گرید 2: در این گرید نیز سرطان به دو سطح A و B طبقه بندی می شود. در گرید 2 تومور بزرگ تر است و همچنین سرعت رشد آن ها نیز بیشتر خواهد بود. از آنجایی که در این مرحله هنوز سرطان به غدد لنفاوی گسترش نیافته است، از نوع خوش خیم سرطان پستان محسوب خواهد شد.
گرید 3: این بیماری به سه سطح A، B و C طبقه بندی می شود. در گرید 3 معمولا سرطان به غدد لنفاوی گسترش پیدا می کند. و تومور رو به بدخیمی است.
گرید 4: در سرطان سینه گرید 4 سرطان متاستاز شده است و به بافت های دیگر گسترش یافته است.
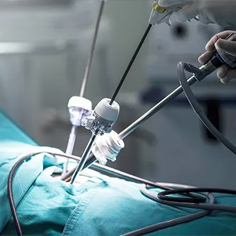
تشخیص سرطان سینه
تشخیص سرطان سینه طی چند مرحله انجام می شود، از جمله: معاینه فیزیکی سینه، تست ماموگرافی و یا MRI و در نهایت بیوپسی.
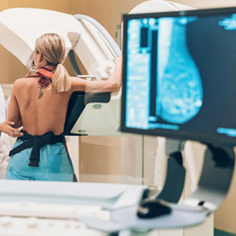
ماموگرافی: تست تشخیصی است که ماهیت توده را مشخص می کند. اما از آن جایی که می تواند نتایج کاذبی را به همراه داشته باشد، تست های تشخیصی دیگری نیز انجام خواهد شد.
اولتراسوند: از جمله تست هایی است که تصاویری از داخل بافت سینه را در اختیار پزشک قرار می دهد و نشان می دهد که توده سرطانی است یا غیر سرطانی.
بیوپسی: روشی قطعی برای تشخیص سرطانی بودن توده است. جهت انجام این تست، نمونه کوچکی از بافت با وارد کردن سوزن به سینه، گرفته می شود و جهت بررسی های بیشتر به آزمایشگاه ارسال خواهد شد.
آیا راهی برای پیشگیری از ابتلا به سرطان سینه وجود دارد؟
مهم ترین عوامل خطر برای ایجاد سرطان پستان سن و سابقه خانوادگی است که قابل کنترل و پیشگیری نیست. با این حال، برخی از عوامل خطر را می توان پیشگیری کرد. این موارد شامل پرهیز از استفاده طولانی مدت درمان های هورمونی، بچه دار شدن قبل از 30 سالگی، شیردهی، جلوگیری از افزایش وزن با ورزش و رژیم غذایی مناسب و محدود کردن مصرف الکل است. در ادامه، برخی از اقدامات پیشگیرانه که میتوانید برای کاهش خطر ابتلا به سرطان سینه انجام دهید را بیان میکنم:
انجام ماموگرافی: برنامهریزی برای انجام ماموگرافی به صورت منظم، به خصوص برای زنان بالای ۴۰ سال، میتواند ابتلا به سرطان سینه را در مراحل ابتدایی تشخیص دهد و شانس درمان موفقیتآمیز را افزایش دهد.
خودآزمایی سینه: آموزشهای خودآزمایی سینه، بهترین زمان برای تشخیص زودرس تغییرات در سینه است. با یادگیری روشهای صحیح خودآزمایی سینه و انجام آن به صورت منظم، میتوانید به طور مستقل تغییراتی در سینه خود را تشخیص دهید و به پزشک مراجعه کنید.
مراقبت از سلامت عمومی: مراقبت از سلامت عمومی خود، شامل تغذیه سالم، وزن مناسب، فعالیت بدنی منظم و کاهش مصرف الکل، میتواند خطر ابتلا به سرطان سینه را کاهش دهد.
اجتناب از مواد مخدر: مصرف مواد مخدر، از جمله سیگار و مواد مخدر غیرقانونی، باعث افزایش خطر ابتلا به سرطان سینه میشود. ترک این عادتها و اجتناب از مواد مخدر میتواند به سلامتی سینه کمک کند.
کنترل استرس: مطالعات نشان میدهند که استرس مزمن ممکن است باعث افزایش خطر ابتلا به سرطان سینه شود. بهعلاوه، استرس میتواند تأثیر منفی بر سیستم ایمنی بدن داشته باشد. استفاده از روشهای مدیریت استرس مانند مدیتیشن، یوگا، و تمرینات تنفسی میتواند به کاهش خطر سرطان سینه کمک کند.
مصرف متعادل هورمونها: برخی از هورمونها میتوانند خطر ابتلا به سرطان سینه را افزایش دهند. در صورت لزوم، مشاوره با پزشک در مورد مصرف هورمون درمانی یا ضد بارداری مناسب میتواند مفید باشد.
استفاده درست و به اندازه از مواد ضدغفونی کننده شیمیایی: در صورت استفاده از این محصولات، بهتر است دستورالعملها و راهنماییهای موجود را به دقت دنبال کنید و از تماس مستقیم با پوست، چشمان و تنفس طولانی مدت با بخارات آنها خودداری کنید. همچنین، محصولات ضدعفونی کننده را در محیطهای خوب تهویه شده استفاده کنید و از استفاده افراطی از آنها خودداری کنید. همواره به خاطر داشته باشید که استفاده از محصولات ضدعفونی کننده به تنهایی کافی نیست و تمیز کردن و شستشوی منظم با آب و صابون همچنان از اهمیت بالایی برخوردار است.
انجام تست ژنتیک Carrier Screening: زنانی که سابقه خانوادگی دارند در معرض خطر بسیار بالایی هستند. با انجام تست ژنتیک می توانند بفهمند آیا ژن سرطان سینه را دارد یا خیر. در صورت داشتن این ژن ها می توانند طبق تجویز و صلاحدید پزشک از دارو استفاده کنند.
زنانی که سابقه خانوادگی دارند همچنین می توانند از روش های شیمیایی پیشگیری از سرطان سینه بهره مند شوند. این روش شامل مصرف دارو یا مکمل برای جلوگیری از پیشرفت سرطان است. دسته ای از داروها به نام تعدیل کننده های گیرنده استروژن انتخابی (SERM) با جلوگیری از تأثیر استروژن بر برخی از بافت های بدن، از جمله بافت پستان، عمل می کنند. با این روش خطر ابتلا به سرطان پستان را تا 50٪ در زنان در معرض خطر کاهش پیدا می کند.
همچنین انجام چکاپ های منظم و تست ماموگرافی، جهت تشخیص هرگونه تغییر اولیه در بافت سینه توصیه می شود. خانم ها بعد از چهل سالگی، باید سالی یک بار نسبت به انجام این تست اقدام کنند.
خانم هایی که بیشتر در معرض ابتلا به این سرطان هستند، باید زودتر نسبت به انجام ماموگرافی اقدام کنند.
چاقی بعد از یائسگی و یا مصرف بیش از حد مشروبات الکلی، احتمال ابتلا به سرطان سینه را افزایش می دهند. به همین خاطر، توصیه می شود خانم ها وزن بدنی خود را در حالت ایده آل نگه دارند و ورزش را در برنامه هفتگی خود قرار دهند.
خانم هایی که از لحاظ ژنتیکی، بیشتر در معرض ابتلا به سرطان سینه قرار دارند، می توانند داروی تاموکسیفن مصرف کنند. داروی دیگری به نام رالوکسیفن که در درمان پوکی استخوان تجویز می شود، با مهار اثر استروژن، از بروز سرطان سینه پیشگیری می کند.
آزمایشات غربالگری مورد نیاز جهت تشخیص سرطان سینه
سرطان پستان هرچه زودتر تشخیص داده شود، احتمال بهبودی آن بیشتر است. ماموگرافی های غربالگری به سادگی اشعه ایکس پستان هستند. هنگام عکسبرداری با اشعه ایکس، هر پستان برای چند ثانیه بین دو صفحه قرار می گیرد. اگر مسئله غیر عادی به نظر می رسد یا نیاز به نماهای بهتر است، نماهای بزرگنمایی شده یا عکس هایی با زاویه خاص گرفته می شوند. ماموگرافی اغلب تومورها را قبل از احساس تشخیص می دهد و همچنین می تواند لکه های ریز کلسیم را که نشانه اولیه سرطان است شناسایی کند. اکثر سرطان های پستان از طریق یافته های غیرعادی ماموگرافی تشخیص داده می شود.
در حال حاضر، درمورد اینکه خانم ها از چه زمانی باید ماموگرافی را انجام دهد، بحث های زیادی وجود دارد اما به طور کلی:
زنان 40 تا 44 ساله باید شروع به غربالگری ماموگرافی کنند.
زنان 45 تا 54 ساله که به طور متوسط در معرض خطر هستند، باید سالانه ماموگرافی غربالگری انجام دهند.
زنان 55 سال به بالا باید هر 2 سال یک بار ماموگرافی انجام دهند.
تا زمانی که یک خانم از سلامتی خوبی برخوردار باشد و انتظار برود 10 سال یا بیشتر زندگی کند، غربالگری باید ادامه پیدا کند. اگر سابقه خانوادگی سرطان پستان یا سابقه سلامتی شخصی دارید که خطر شما را افزایش می دهد (قرار گرفتن در معرض اشعه، جهش ژنتیکی)، با پزشک خود در مورد شروع ماموگرافی زودتر یا انجام آزمایش های دیگر مانند MRI پستان یا سونوگرافی صحبت کنید. اکنون بسیاری از مراکز از ماموگرافی دیجیتال و سه بعدی استفاده می کنند که حساسیت بیشتری نسبت به ماموگرافی معمولی دارند.
خانم ها باید با بافت طبیعی پستان خود آشنا باشند و هر گونه تغییر در ظاهر، اندازه، احساس بافت یا نوک پستان و هرگونه ترشحات پستان را به جراح خود اطلاع دهند.
در چه افرادی علاوه بر ماموگرافی غربالگری MRI نیز توصیه شود؟
در جمعیت های خاصی از زنان، مانند موارد زیر:
زنانی که جهش شناخته شده BRCA 1 یا 2 دارند.
کسانی که سابقه خانوادگی بسیار بالایی در سرطان پستان یا تخمدان دارند.
افرادی که قبلاً تحت پرتودرمانی قرار گرفته اند.
سایر جمعیت های زنانی که از غربالگری ام آر آی بهره مند می شوند، کسانی هستند که قبلاً به سرطان پستان مبتلا شده اند، آن هایی که سرطان لوبولار شناخته شده دارند و کسانی که پستان بسیار متراکمی دارند، تجسم آن ها در ماموگرافی دشوار است. تصمیم گیری در مورد نحوه غربالگری سرطان پستان (با ماموگرافی یا ماموگرافی و MRI ) باید بر اساس وضعیت بیمار و نظر جراح صورت گیرد.
چه عواملی احتمال ابتلا به سرطان سینه را بالا می برد؟
برخی موارد وجود دارد که احتمال بروز سرطان پستان را نسبت به سایرین بالا می برد. افرادی که در روه های پرخطر قرار دارند، لازم است مراقبت های بیشتری نسبت به سایر افراد داشته باشند. از جمله آن ها می توان به موارد زیر اشاره کرد:
عوامل متعددی میتوانند خطر ابتلا به سرطان سینه را افزایش دهند. برخی از این عوامل شامل موارد زیر هستند:
جنسیت: زنان بهمراتب بیشتر از مردان در معرض خطر ابتلا به سرطان سینه قرار دارند. مردان نیز به صورت نادر به این اختلال مبتلا می شوند.
سن: با افزایش سن، خطر ابتلا به سرطان سینه افزایش مییابد. بیشترین موارد سرطان سینه در زنان بالای 50 سال دیده میشود.
سابقه شخصی سرطان سینه: اگر یکبار به سرطان سینه مبتلا شده باشید، احتمال ابتلای مجدد وجود دارد.
بافت سینه متراکم: سینههایی که بافت متراکمتری دارند، خطر بالاتری برای ابتلا به سرطان دارند و تشخیص تومورها در آنها دشوارتر است.
قرار گرفتن در معرض استروژن طولانیمدت: شروع قاعدگی در سنین پایین (پیش از 12 سال) یا یائسگی در سنین بالا (پس از 55 سال) باعث افزایش مدت زمان قرار گرفتن بدن در معرض استروژن و در نتیجه افزایش خطر میشود.
هورموندرمانی بعد از یائسگی: استفاده طولانیمدت از هورمونهای ترکیبی استروژن و پروژسترون برای درمان علائم یائسگی، خطر سرطان سینه را افزایش میدهد.
الکل و دخانیات: مصرف الکل بهطور مستقیم با افزایش خطر سرطان سینه مرتبط است. همچنین، برخی مطالعات نشان میدهند که مصرف دخانیات ممکن است خطر ابتلا را افزایش دهد.
چاقی و کمتحرکی: داشتن وزن بالا و سبک زندگی کمتحرک، بهویژه پس از یائسگی، خطر ابتلا به سرطان سینه را افزایش میدهد.
پرتودرمانی: افرادی که در سنین جوانی برای درمان سرطانهای دیگر، بهویژه در ناحیه قفسه سینه، پرتودرمانی شدهاند، در معرض خطر بیشتری برای ابتلا به سرطان سینه قرار دارند.
استفاده از قرصهای ضدبارداری: استفاده طولانیمدت از برخی انواع قرصهای ضدبارداری ممکن است خطر ابتلا به سرطان سینه را افزایش دهد.
گیرندههای هورمونی در سرطان پستان
گیرندههای هورمونی در سرطان پستان، مولکولهایی هستند که روی سلولهای سرطانی وجود دارند و به هورمونها متصل میشوند. این گیرندهها نقش مهمی در رشد و تکثیر سلولهای سرطانی دارند و شناسایی آنها برای انتخاب درمان مناسب اهمیت زیادی دارد. گیرندههای اصلی هورمونی در سرطان پستان شامل موارد زیر هستند:
1. گیرندههای استروژنی (ER)
این گیرندهها به هورمون استروژن متصل میشوند.
وجود گیرندههای استروژنی در سلولهای سرطانی نشان میدهد که رشد سرطان وابسته به استروژن است.
درمانهایی مانند تاموکسیفن یا مهارکننده های آروماتاز مانند. لتروزول میتوانند اثرات استروژن را مهار کرده و رشد تومور را کاهش دهند.
2. گیرندههای پروژسترونی (PR)
این گیرندهها به هورمون پروژسترون متصل میشوند.
وجود گیرنده پروژسترونی معمولاً به این معنی است که سرطان به درمانهای هورمونی پاسخ خواهد داد.
بررسی گیرندههای پروژسترونی اغلب همراه با گیرندههای استروژنی انجام میشود.
3. گیرنده HER2 (گیرنده فاکتور رشد اپیدرمال انسانی نوع 2)
HER2 پروتئینی است که در سطح سلولهای سرطانی وجود دارد و به رشد و تکثیر آنها کمک میکند.
درمانهایی مانند تراستوزوماب (هرسپتین) و پرتوزوماب به طور خاص HER2 را هدف قرار میدهند.
اهمیت تشخیص گیرندهها
سرطانهای ER+/PR+ معمولاً به درمانهای هورمونی پاسخ میدهند و پیشآگهی بهتری دارند.
سرطانهای HER2+ به درمانهای هدفمند مانند. هرسپتین پاسخ می دهند،.
سرطانهای سهگانه منفی (Triple-negative) فاقد گیرندههای ER، PR و HER2 هستند و به درمانهای هورمونی یا هدفمند پاسخ نمیدهند. این نوع سرطان معمولاً به شیمیدرمانی نیاز دارد.
روش تشخیص
ایمونوهیستوشیمی (IHC): رایجترین روش برای بررسی گیرندههای هورمونی است.
FISH (Fluorescence In Situ Hybridization): برای شناسایی HER2 استفاده میشود.
نتیجهگیری
تعیین وضعیت گیرندههای هورمونی در سرطان پستان به پزشکان کمک میکند تا درمانهای مناسب، مانند هورموندرمانی یا درمانهای هدفمند، را برای بیمار انتخاب کنند. بنابراین تعیین وضعیت هورمونی از الزامات درمان میباشد